BMJ:113例COVID-19死亡患者的临床特征
2020-03-30 医咖会 医咖会
近日,华中科技大学同济医学院附属同济医院的研究者们在BMJ发表了一篇文章《Clinical characteristics of 113 deceased patients with coronavi
近日,华中科技大学同济医学院附属同济医院的研究者们在BMJ发表了一篇文章《Clinical characteristics of 113 deceased patients with coronavirus disease 2019: retrospective study》,对该院799例COVID-19患者截止到2020年2月28日的数据进行了回顾性分析,其中113例死亡,161例康复出院。
基线特征
从2020年1月13日至2月12日,共有799例COVID-19普通型、重型或危重型患者被转院至或就诊于同济医院。截至2020年2月28日,共有113例患者死亡,161例患者康复出院。如表1所示,死亡患者的年龄中位数为68岁(IQR 62.0-77.0),显著高于康复患者(51[37.0-66.0])。94例(83%)死亡患者和59例(37%)康复患者的年龄≥60岁。康复患者和死亡患者中男性分别有88例(55%)和83例(73%)。
总体而言,71例死亡患者(63%)和62例康复患者(39%)至少患有一种慢性病。死亡患者中伴有高血压、心血管疾病和脑血管疾病的情况(54[48%],16[14%]、4[4%])比康复患者(39[24%],7[4%] 、0[0%])更为常见。
表1 基线特征(截取部分数据)

在死亡患者和康复患者中,发热和咳嗽均是发病初期最常见的症状,两组报告上述症状的占比相当(104例[92%] 、79例[70%] vs 145例[90%]、106例[66%])。
死亡患者中最初发病时的其他常见症状包括疲劳,呼吸困难,胸闷和咳痰,较不常见的症状包括厌食,腹泻和肌痛。与康复患者相比,死亡患者呼吸困难和胸闷更多见(70[62%]、55[49%] vs 50[31%]、48[30%])。
死亡患者中有25(22%)例,康复患者中有1例(1%)在入院时存在意识障碍。死亡患者中有9例和康复患者中有16例没有出现发热症状,最初的症状是疲劳,咳嗽,呼吸困难,肌痛或腹泻。其中,一例无症状的患者(已康复)在常规体检中被确诊,另一例患者在入院前仅主诉眼睛刺痛两周。
在死亡患者中,从出现症状到入院的中位时间为10.0天(IQR 7.0-13.0),比康复患者的中位时间(9.0[6.0-12.0])长。死亡患者从出现症状到死亡的中位时间为16天(12.0-20.0)。康复患者从出现症状到出院的中位时间为26天(21.8-29.0)。
再看两组患者入院时的生命体征。死亡患者的收缩压中位数显著高于康复患者(137.0 mmHg vs 125.0 mmHg)。死亡患者中动脉压≥140 mmHg的占比高于康复患者(50[44%] vs 33[20%])。死亡患者的心率(101.0次/min)比康复患者(91.0次/min)要高,呼吸频率(24.0次/min)也高于康复患者(20.0次/min)。死亡患者比康复者更容易出现心动过速和呼吸急促(即呼吸频率≥24次/min)(56[50%]、66[58%] vs 48[30%]、22[14%])。72例(4%)死亡患者、19例(12%)康复患者入院时血氧饱和度≤93%。
实验室检查
死亡患者与康复患者的实验室检查结果存在显著差异(表2)。56(50%)例死亡患者、6例(4%)康复患者白细胞增多(白细胞计数≥10×109 / L)。与康复患者相比,死亡患者中淋巴细胞减少情况更加持续和更为严重。44例(39%)死亡患者、8例(5%)康复患者的淋巴细胞计数低于0.5×109 / L。
表2 实验室检查结果(截取部分数据)
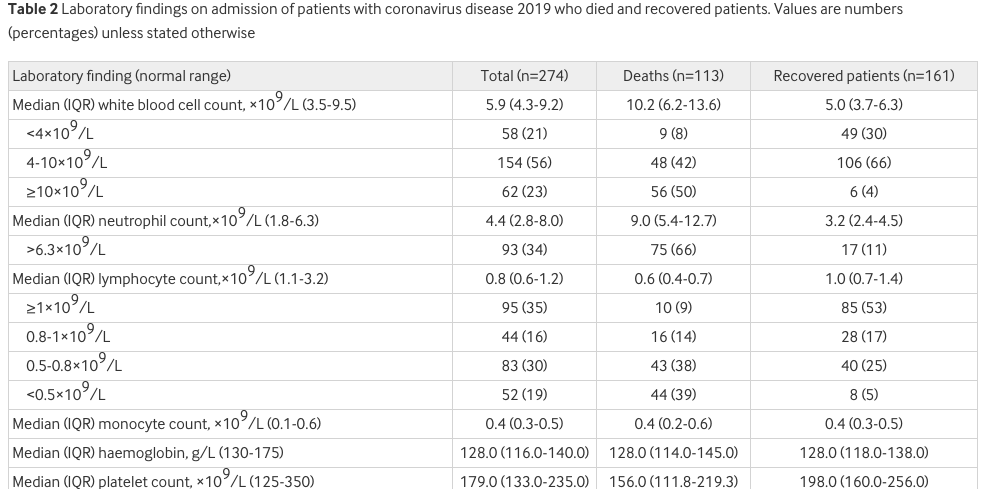
入院时,所有患者均可见胸片异常(图1);113例(100%)死亡患者和152例(94%)康复患者胸片显示双肺受累。死亡患者入院时胸部CT典型表现为双侧毛玻璃浑浊和亚节段实变(图1,A和C),然后双侧肺迅速进展为高密度大量阴影(图1,B和D)。
康复患者的典型CT表现为右中叶和下叶毛玻璃样混浊和实变(图1,E和F);然后进展为双侧毛玻璃样混浊和双侧肺实变,但右中叶实变消退(图1,G)。随访图像显示双侧毛玻璃浑浊和实变得到明显改善(图1,H)。
图1 患者肺部CT结果
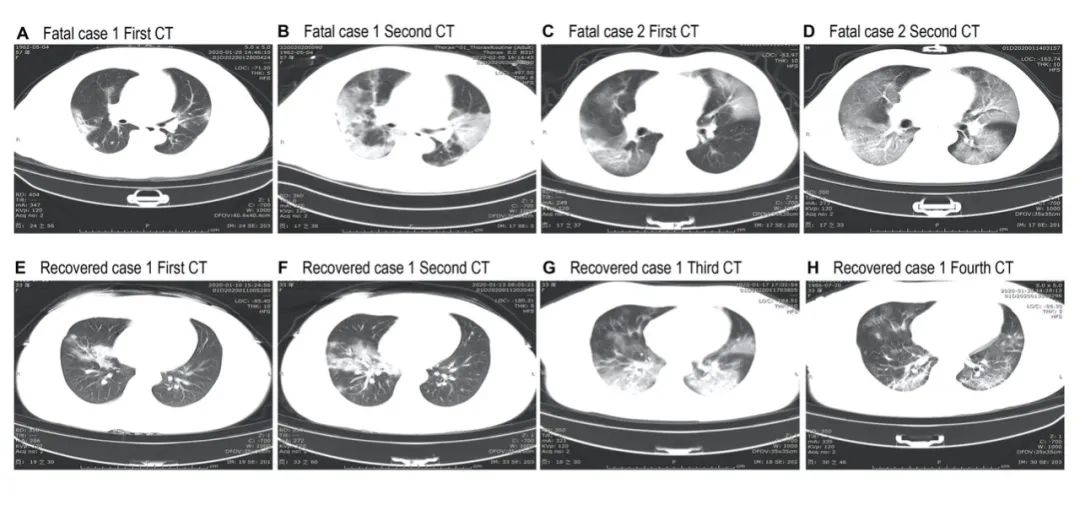
研究人员测量了35例死亡患者和32例康复患者的动脉血气,见表3。
表3 血气分析结果(截取部分结果)
并发症和主要治疗方法
死亡患者呼吸和心脏的并发症很多(表4)。死亡患者常见的并发症包括急性呼吸窘迫综合征(113; 100%),I型呼吸衰竭(18/35; 51%),败血症(113; 100%),急性心脏损伤(72/94; 77%),心力衰竭(41/83; 49%),休克(46; 41%),碱中毒(14/35; 40%),高钾血症(42; 37%),急性肾损伤(28; 25%)和缺氧性脑病(23; 20%),发生率均明显高于康复患者,表明这些并发症与临床结局存在一定的相关性。
死亡患者中较少见的并发症包括酸中毒,弥散性血管内凝血和急性肝损伤。一名死亡患者出现胃肠道出血。伴有心血管基础疾病的患者更容易发生急性心脏损伤和心力衰竭。
表4 并发症和治疗方法

与康复患者相比,死亡患者接受抗病毒药物(奥司他韦,阿比多尔,洛匹那韦/利托那韦)单药或联合治疗的占比更少(89;79% vs 147;91%);考虑到死亡患者肺炎更严重、易出现“细胞因子风暴”,死亡患者接受糖皮质激素治疗的占比高于康复患者(99; 88% vs 118; 73%)。
105例(93%)死亡患者和144例(89%)康复患者接受了经验性抗菌治疗(莫西沙星,头孢哌酮,阿奇霉素)。44例(39%)死亡患者和59例(37%)康复患者接受了静脉免疫球蛋白治疗。接受干扰素α吸入治疗的死亡患者(25; 22%)少于康复患者(64; 40%)。
死亡患者中接受机械通气的占比(93; 82%)远高于康复患者(26; 16%)。17例(15%)死亡患者需要有创机械通气,其中一例接受了体外膜肺氧合(ECMO)。3例死亡患者接受了连续性肾脏替代治疗。
总结
SARS-COV-2感染可引起肺部和全身炎症,导致高危患者多器官功能障碍。急性呼吸窘迫综合征、呼吸衰竭、败血症、急性心脏损伤和心力衰竭是COVID-19加重期最常见的并发症。
除急性呼吸窘迫综合征和I型呼吸衰竭外,急性心脏损伤和心力衰竭也可能是造成患者危重甚至是死亡的因素,这突出了在此类患者中进行早期心脏监测和支持治疗的重要性。
原始出处:
Tao Chen, et al. Clinical characteristics of 113 deceased patients with coronavirus disease 2019: retrospective study. BMJ. 2020; 368 doi: https://doi.org/10.1136/bmj.m1091
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言










#BMJ#
28
#临床特征#
36